Conteúdo
“osteo”= osso; “mielo”= medula e “itis”= inflamação/ infecção
Existem vários micro-organismos que podem infectar o osso e causar o que chamamos de osteomielite. A causa mais comum é a bactéria, mas micobactérias como tuberculose e fungos também podem ser a causa.
Osteomielite não é causada apenas por germens hospitalares e qualquer pessoa pode pegar. Contudo, há uma série de fatores de risco para esta doença, como:
Apesar de uma série de microrganismos poderem causar infecção óssea, os agentes mais comuns são bactérias que vivem naturalmente em nossa pele sem causar problemas e que precisam apenas de uma porta de entrada para chegar até lá.
Algumas situações específicas como fratura exposta em acidente automobilístico ou comorbidades do paciente (como em pacientes diabéticos) podem nos fazer pensar em agentes infecciosos distintos como causas. Para tal, é preciso avaliar cada situação pois é este histórico que nos ajudará a definir o início da terapia antimicrobiana que iniciamos enquanto as culturas coletadas estão em andamento para identificar o agente.
Muitas vezes, apenas a dor está presente, dificultando a movimentação. Mas ela pode vir acompanhada de vários outros sinais ou sintomas. É importante salientar que nem toda a dor é infecciosa.
Por outro lado, a maior causa da soltura de prótese é a infecção, e ela pode se apresentar apenas como uma soltura, sem nenhum outro motivo.
A forma mais usada de classificação da osteomielite é por tempo de evolução da doença.
Tempo de evolução da doença nem sempre tem relação com o tempo de aparecimento dos sintomas, muitas vezes a doença tem uma evolução arrastada de forma assintomática e quando a pessoa finalmente começa a ter sintomas a infecção na verdade começou há muito tempo.
Além disso, doença aguda ou crônica não tem relação com a possibilidade ou não de cura.
Se bem é verdade que muitas doenças crônicas muitas vezes possuem controle e não cura, como hipertensão arterial, diabetes mellitus, doenças reumatológicas ou mesmo o HIV, o verdadeiro significado de aguda ou crônica é apenas com relação ao tempo.
Não tem nada a ver com ter cura ou não. Essa classificação está relacionada com o tempo de evolução da infecção.
Osteomielite Aguda – Infecção recente do osso. Menos de 1 mês de infecção.
Infecção com mais de um mês de evolução.
sinais flogiticos em área inflamada = Hiperemia
Geralmente a osteomielite aguda tem quadros mais floridos e são mais fáceis de perceber:
Todos estes sinais são referentes a inflamação nós chamamos na medicina de “sinais flogísticos” e não necessariamente estão ligados a infecção. Uma pessoa com um quadro de gota por exemplo, pode ter todos estes comemorativos sem ter infecção. e por isso não basta apenas ter tudo isso.
Por outro lado, pode não ter nada disso e ainda assim ter infecção. No entanto, sem sombra de dúvida , diante da presença de sinais flogísticos a primeira coisa que se precisa pensar é em descartar infecção.
Sinais de Infecção em ferida operatória
Quando a osteomielite ocorre logo após uma cirurgia ortopédica, é comum que os pontos se abram ou comece a sair secreção de dentro da ferida cirúrgica.
e aqui ocorre outro ponto de confusão frequente, no pós operatório, o simples exame físico é capaz de diagnosticar a infecção de ferida operatória. Mas só o fato da ferida estar infectada não significa necessariamente que o osso também está. Dependendo do tempo da cirurgia, os exames laboratoriais também não serão de grande ajuda pois qualquer alteração presente poderia ser por causa da resposta inflamatória do corpo à cirurgia em sí e não a infecção. Mas pensem que a cirurgia foi feita e aquele corte na pele chega até o osso, apesar de suturado ou costurado a cicatrização vai ocorrendo aos poucos. É aí que entra a expertise do médico infectologista e do médico cirurgião. Muitas vezes a gente precisa de uma limpeza mecânica ou mesmo cirúrgica para avaliar até onde chega aquele processo infeccioso que estamos vendo na pele. A limpeza também é um excelente momento para coletar material de qualidade para se enviar amostra para cultura e conseguirmos descobrir o nome e sobrenome do agente acusador para guiar o tratamento antibiótico.
A decisão do próximo passo nesse momento é importantíssima, porque tratar uma osteomielite aguda como se fosse uma infecção superficial de pele, leva a evolução da infecção para osteomielite crônica com todas as implicações que isso traz que eu vou explicar mais pra frente.
Fístula = sinal bem típico de osteomielite crônica
Fístula = sinal tipico de osteomielite cronica
É importante dizer que a osteomielite pode estar presente mesmo sem dor ou qualquer outro sintoma dito acima, Inclusive é comum não haver nenhuma alteração dos exames de sangue nesses quadros, o que atrasa ainda mais o diagnóstico.
Quando os sintomas são típicos e claros, não há dúvida. Mas para confirmar o diagnóstico, exames de imagem podem ajudar a estabelecer o comprometimento do osso.
Radiografias não ajudam, pois apresentam alterações inespecíficas e tardias.
Os melhores exames de imagem são:
Estes exames de imagem mostram alterações precoces e definem a extensão da infecção, podendo inclusive ajudar na programação cirúrgica.
O grande problema é que o material de síntese (órteses, próteses, placas ou parafusos) causa interferência nas imagens dos ossos, podendo dificultar bastante a interpretação do exame. Nestes casos, pode-se optar pela cintilografia óssea.
Mas este exame é bastante inespecífico, pois não há como diferenciar ossos inflamados de infectados, e uma pessoa com artrose que é o desgaste da articulação ou artrite não infecciosa por exemplo, apresentará a mesma alteração de uma pessoa com infecção no exame de cintilografia.
Também vale dizer que exames de imagem como Tomografias e Ressonância tem alto valor preditivo positivo, mas baixo preditivo negativo. Isso significa que quando possuem alterações sugestivas de osteomielite é extremamente provável que seja mesmo, mas quando não tem sinais inequívocos de infecção, não significa que o osso não esteja comprometido, ou seja, pode ser um falso negativo.
O que confirma o diagnóstico de osteomielite no final das contas é a patologia clínica , isso é feito através da biópsia do osso (um pedacinho do osso que é retirado) ou mesmo uma raspagem do osso feita durante um procedimento de limpeza e esse material é colocado em um microscópio para se avaliar alterações em níveis celular condizente com inflamação óssea causada por um processo infeccioso. Esse exame não estabelece o micro-organismo causador da infecção, mas é definitivo para a confirmação do diagnóstico.
É muito importante realizar biópsia do osso, mesmo quando o cirurgião não suspeita de infecção. A infecção pode deixar muitas alterações que não são vistas a olho nu, apenas ao microscópio.
Para definir o microorganismo nós precisamos de outro exame também feito a partir de material coletado durante a limpeza cirúrgica, este material deve ser encaminhado para a microbiologia, onde será cultivado em meios de cultura próprios como sementinhas na estufa.
Este procedimento é muito importante pois nos dá o nome do microorganismo e o perfil de sensibilidade dele, nos dizendo quais antibióticos matam aquela bactéria que está causando a infecção.
Existem alguns microorganismos que são difíceis de crescer em culturas e para esses além das culturas nós realizamos pesquisa de material genético ou outros marcadores de identificação rápida de microrganismos como o exame de BAAR para detecção de tuberculose.
Pilares para o tratamento curativo da osteomielite
Muitos ortopedista mais antigos advogam que osteomielite crônica não tem cura, muitos pacientes sentem após anos de cirurgias e antibióticos com a mesma dor outra e outra vez que seu problema não tem jeito no entando
Osteomielite pode ser curada.
Desde que sejam cumpridos 3 pilares fundamentais:
Em uma situação em que não seja possível tem qualquer um desses 3 pilares, a cura não será alcançada. Pode se ter controle de sintomas, melhora da qualidade de vida, mas não a cura.
O tratamento de osteomielite é antes de mais nada um trabalho de equipe, ou seja multiprofissional. No mínimo tem que estar presente o médico cirurgião (que pode ser ortopedista, cirurgião vascular, cirurgião de cabeça e pescoço, buco maxilo, otorrinolaringologista, neurocirurgião, cirurgião plástico etc, a depender da localização da infecção) e o médico infectologista.
Além disso para cada fase do tratamento pode ser necessário a entrada de vários outros profisisonais: intensivista, fisioterapeuta, nutricionista, estomaterapeuta e por aí vai.
O médico cirurgião e o Infectologista precisam estar em perfeita harmonia, funcionam como 2 braços de um mesmo indivíduo trabalhando juntos com movimentos diferentes para fazer a mesma tarefa e seguindo uma única cabeça que é o raciocínio lógico criado a partir da conversa entre todos os envolvidos. Se um não conseguir realizar bem o seu trabalho, o outro não conseguirá fazer o dele adequadamente, se não houver harmonia entre os dois, o prejudicado sempre será o paciente.
O objetivo da cirurgia de limpeza é:
Significa retirar o material “sujo”, colecionado (encapsulado como abcessos), ou desvitalizado (que o sangue não irriga mais). O antimicrobiano viaja através do sangue, mesmo se tomado por boca. Então, onde o sangue não chega, o antimicrobiano também não.
Pode ser necessário outras limpezas cirúrgicas durante o tratamento, mesmo que a terapêutica antimicrobiana esteja correta, principalmente em pacientes com fatores de risco para complicações (que são os mesmos fatores de risco para se ter a infecção, como já foi explicado acima).
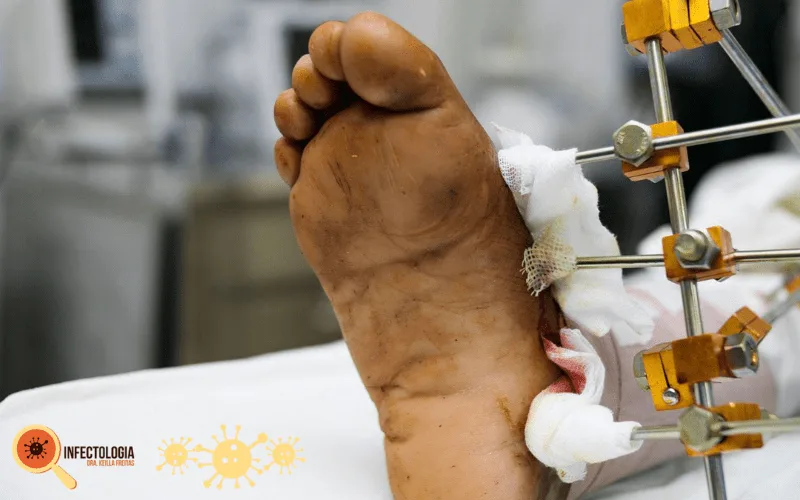
Material de síntese exposto = Troca do material
Em pessoas com materiais de síntese ou próteses (material que não pertence ao nosso corpo), ter uma infecção quase sempre significa a retirada ou troca desse material.
As bactérias facilmente grudam na superfície destes materiais e constroem uma proteção, chamada de biofilme. Esse biofilme é como uma película impenetrável pelos antibióticos e o cirurgião não consegue retirá-lo mecanicamente por mais que tente, e a bactéria fica ali protegida.
Quando isso ocorre, mesmo que o antimicrobiano mate todos os micro-organismos que estão ao redor e a infecção aparentemente fique curada, não importa quanto tempo ou dose de antimicrobiano seja usado, após algum tempo de sua suspensão os sintomas da infecção retornam, pois o foco da infecção não foi totalmente retirado.
Além disso, o biofilme não é visto a olho nu, e apenas olhando o material de síntese e o osso ao seu redor durante a cirurgia, não se pode descartar a presença do biofilme.
Em cirurgias que tenham sido feitas há menos de 3 semanas com uma infecção que tenha menos de 2 semanas de evolução, pode-se considerar tentar preservar a prótese (limpar a ferida operatória, sem retirar a prótese).
Quanto maior o tempo de infecção, maior as chances de falha terapêutica por foco mantido devido ao biofilme, caso a prótese não seja tirada ou trocada.
Em cirurgias que tenham sido feitas há menos de 3 semanas com uma infecção que tenha menos de 2 semanas de evolução, pode-se considerar tentar preservar a prótese (limpar a ferida operatória, sem retirar a prótese).
Quanto maior o tempo de infecção, maiores as chances de falha terapêutica por foco mantido devido ao biofilme, caso a prótese não seja tirada ou trocada.
Para se identificar um micro-organismo, o laboratório de microbiologia precisa cultivá-la como se fosse um fazendeiro plantando verduras. Só depois que essas “verduras” começam a crescer é que se consegue identificar qual é o agente causador da infecção.
Existem várias causas que podem fazer com que um micro-organismo não cresça nas culturas, mesmo quando a infecção está presente.
Por isso, o médico cirurgião deve coletar o máximo de amostras possível e sempre coletar pedacinhos de músculos e ossos.
O não crescimento de micro-organismo na cultura NÃO descarta a presença de infecção.
Infelizmente, coletar a amostra de secreção que está saindo da ferida ou um swab (passar um cotonete por cima da ferida) não ajuda em nada e, muito pelo contrário, pode nos levar a tratar um micro-organismo que está apenas vivendo na pele por fora, e que não é o verdadeiro causador da infecção.
É muito bom quando conseguimos identificar o agente pois conseguimos guiar a terapêutica, mas a cultura negativa não serve para descartar a infecção.
Lembre-se que o diagnóstico da infecção é pela anatomia patológica,ou seja pela alteração celular do osso que a gente observa ao microscópio e não pela cultura.
Existem várias causas que podem fazer com que um micro-organismo não cresça nas culturas, mesmo quando a infecção está presente. como O uso recente de antimicrobiano ou mesmo estar em uso durante a coleta das amostras, Pouco material coletado para culturas; Preservação inadequada do material; Problemas no armazenamento do material;Demora para levar o material para o laboratório de microbiologia, etc.
Por isso, o médico cirurgião deve coletar o máximo de amostras possível e sempre coletar pedacinhos de músculos e ossos.
Curativo com pressão negativa
Outro aspecto importante do tratamento que diz respeito à limpeza do foco é o fechamento da pele.
Existem duas situações na qual precisamos lançar mão de curativos especiais.
Em situações assim são comuns o uso de curativos com pressão negativa que possuem diversas funções:
Aquele curativo fica ali enquanto o antibiótico vai fazendo o seu efeito até não se precisar mais daquele tipo de curativo.
Existem uma infinidade de micro-organismos que podem causar infecção. E para cada grupo deles existem antimicrobianos capazes de matá-los. Identificar o agente causador da infecção é fundamental para acertar o tratamento.
Assim, escolhemos os antimicrobianos que combatem a infecção com menos toxicidade ao organismo do paciente, com menos efeitos colaterais e menor custo possível.
Em caso de suspeita de infecção articular, uma aspiração articular asséptica (com cuidados de limpeza para não contaminar a amostra nem levar a infecção da pele para dentro da articulação), podem ser realizados para retirar o líquido e enviá-lo para culturas.
Swab é uma forma de coleta de material para análise feita através de uma espécie de cotonete raspando alguma superfície.
Ele é muito usado para avaliar colonização por algum microorganismo mas quando se trata de identificar agente causador de uma infecção ele é bastante limitado pois o microorganismo que está presente no exterior da lesão não necessariamente é a mesmo que está causando a infecção. e por mais tentador que seja coletar uma pequena amostra daquela secreção que fica saindo da lesão para tentar “não precisar de abrir” ou seja, fazer a limpeza cirúrgica, essa medida pode acabar saindo muito caro para o paciente pois, além de não fazer a limpeza mecânica do foco infeccioso, fundamental para a eficácia do tratamento, ainda pode nos guiar para um tratamento antimicrobiano totalmente diferente do que o paciente realmente precisa, expondo-o à toxicidade de uma medicação inútil para aquela situação enquanto dentro dele a infecção segue evoluindo.
Muitos antimicrobianos não chegam no osso em uma quantidade adequada. Isso também deve ser levado em consideração na hora de escolher o tratamento.
O tempo é igualmente importante. Infecções no osso exigem um tempo de tratamento muito maior que o usado na maioria das infecções, podendo variar de semanas em infecções recentes a meses em infecções mais antigas.
Sempre que prescrevemos um antimicrobiano e não conseguimos acabar com a infecção, seja porque existe um foco mantido (abscesso, biofilme, etc.), ou por não está no tempo ou dose corretos, corremos o risco de causar uma seleção de micro-organismos resistentes.
Isso ocorre porque matamos os micro-organismos sensíveis àquele antimicrobiano e deixamos os que são resistentes a ele livres para se reproduzir. Além disso, expomos o paciente a uma toxicidade e reações ao antimicrobiano que são inúteis.
O osso já é um órgão de baixa irrigação vascular por natureza e para se garantir uma boa quantidade de antibiótico precisamos priorizar o tratamento antimicrobiano pela via endovenosa pelo menos durante o inicio do tratamento. mesmo que o agente causador tenha opçõa de tratamento por via oral.
Muitos paciente se preocupam com a logística de um tratamento antimicrobiano endovenoso por longos períodos mas essa medida não inviabiliza a alta hospitalar.
Pelo contrário, o mais usado nessa situação é o assistência domiciliar, também chamado de “home care”
Idealmente o pego um tipo de acesso venoso de longa permanêcia chamado de Acesso central de inserção periférica – o PICC, meio de acesso com uma taxa de complicações bem menor que a presenciada em acesso periféricos como o que comumente nos pegam ao entrarmos em um pronto socorro.
Esse acesso é inserido por pessoa capacitado com um ultrassom e também cuidado por pessoas capacitadas e pode ser retirado na própria casa do paciente ao final do tratamento.
O principal caminho de evolução de uma osteomielite não tratada adequadamente é o aumento da área afetada. A velocidade de progressão varia de acordo a várias condições, principalmente o estado de imunidade do paciente. Pode ficar anos e anos restrita a uma área até que finalmente começa a crescer causando uma destruição do osso afetado, enfraquecendo-o e causando deformidades. ou mesmo
Fraturas espontâneas ou com traumas muito leves devido à fragilidade do osso causada pela infecção
Comprometimento de estruturas articulares
Quando afeta a articulação pode ocorrer a destruição da cartilagem e do tecido ao redor, resultando em limitação de movimento e dor crônica ou uma dor aguda e bastante intensa como uma gota.
Mesmo fora da articulação quando o processo inflamatório dentro do osso está muito importante, pode causar um Abscesso ósseo que são bolsas cheias de pus, dentro do osso afetado ou nas áreas ao redor. A dor do abscesso ósseo é muito forte até aparecer a fístula que é como se fosse um caminho de drenagem para toda aquela secreção que apesar de ser uma progressão da doença, traz alívio da dor mesmo sendo mais uma complicação da infecção que ainda não foi adequadamente tratada.
Em casos graves, nos quais a infecção não pode ser controlada e causa danos estruturais extensos e profundos no osso, pode ser necessário realizar a amputação do membro infectado para salvar a vida do paciente.
Apesar de inicialmente ser uma infecção localizada, a resposta inflamatória ocorre no corpo como um todo pois o organismo é um só, e esse processo inflamatório crônico pode afetar o estado geral de saúde do paciente, levando à perda de peso, fadiga e comprometimento do sistema imunológico.
As infecções recorrentes são complicações discutíveis, uma vez que na verdade se trata da mesma infecção que volta a piorar porque não foi adequadamente tratada. os seja o paciente toma antibiótico um tempo e resolve todos os sintomas, fecha a ferida acaba a dor, etc. mas como a limpeza cirúrgica não foi adequada ou o tempo de antibiótico não foi suficiente. algum tempo após a suspensão do antibiótico, que pode ser bastante variável, de dias a anos, os sintomas voltam a aparecer.
E por último a sepse ou infecção generalizada que por sorte apesar de possivel é uma complicação incomum da osteomielite, que ocorre quanto infecção do osso chega até a corrente sanguínea e se espalha para todo o corpo, os sintomas dessa complicação se iniciam de forma abrupta e dramática e não necessariamente acompanhada de piora visível no local da infecção primária.
Trata-se de uma complicação que é uma urgência médica e se não for tratada adequada e rapidamente o paciente evolui para a morte em horas .
Em alguns casos, a completa retirada do material infectado não é possível:
Nesses casos, infelizmente a cura não é possível, e o tratamento antimicrobiano é apenas supressivo.
A decisão de manter ou suspender o antimicrobiano nestes casos deve ser tomada em conjunto entre o paciente, familiares e médicos.
Deve-se levar em conta que o uso de antimicrobiano por longos períodos (em alguns casos pelo resto da vida) sem perspectiva de cura pode acabar inevitavelmente levando ao mesmo desfecho que pode ocorrer quando o tratamento é interrompido.
Publicado em Publicado em: 25 de jul de 2019 – Última revisão em 21 de Setembro de 2023.
Fontes:
Artigo atualizado em 16/05/2024 12:37
Tabagismo e HIV. Com o passar dos anos, o avanço da Medicina fez com que… Ler mais
Reações Adversas à Vacina da Gripe: No Brasil, existe apenas a Vacina da Gripe de… Ler mais
A adesão ao tratamento do HIV é um dos pilares mais importantes no combate à… Ler mais
Sífilis Coça? A sífilis é uma infecção sexualmente transmissível (IST) causada pela bactéria Treponema pallidum. Muitas… Ler mais
Vacina Contra o Herpes Genital: Vacina Contra o Herpes Genital: Estudos Promissores - Estudos em… Ler mais
Infecções que Podem Causar Câncer. Frequentemente associado aos fatores genéticos e ambientais, os casos de… Ler mais
Ver comentários
Quebrei a canela, o medico colocou um aste interna, em 2017
Apos um ano senti dor no joelho e junta no tornezelo, apos de 3 dias inchou bastante onde tinha quebrado na canela, e abriu na pele um buraco onde saiu sangue e pús, ela se curou. Depois de 3 meses voltou novamente, e assim vai e vem ate o momento. Sera que tem cura isso ? ouvi relatos que seria alergia da aste no osso. Atualmente eu tomo via oral cipro e cloridato de clindamicina ou bactrim, mas só alivia.
Obrigado
sugiro consultar-se com um infectologista para pedir os exames pertinentes e te avaliar. o trabalho do infectologista deve ser feito paralelo ao do ortopedista.
Bom dia Dra me chamo Richelle e sofri um acidente de trabalho em 2015 tendo fratura exposta no tornozelo direito passei por inúmeras cirurgias e tratamento venoso e oral de antiflamatorios, tenho diagnóstico de osteomielite crônica há mais de quatro anos venho lutando contra essa doença silenciosa mais dolorosa que tudo, agora por mais que tome a medicação pra dor ela persiste e gostaria de saber se continuo lutando contra a infecção ou corto que amputo o mal pela raiz ???
a indicação de amputação deve ser feita entre as equipes que estão cuidando de você. AS vezes não tem como fazer uma limpeza efetiva mantendo o membro e única forma de retirar o foco infeccioso é amputando o membro. mas novamente, isso é uma opção que apenas o médico que te acompanha pode de dar, pois é quem conhece o seu caso.
Bom dia Dra.!
Minha filha de ano e 3 meses foi diagnosticada com osteomielite no ombro direito. Foi feitam a cirurgia no dia 2 desse mês e após a retirada dos pontos no dia 11 começou a sair um pus espontâneamente. Ela fez Rocefin na veia e agora esta fazendo a oxacilina de 6/6h na veia. Existe a chance desse pus ainda ser normal 18/05? Obs. Ela não está tendo mais febre, só o pus saindo pelo buraquinho que tinha um dreno e um inchaço acima do ombro.
saía de pus não é normal. indica presença de infecção.
Olá, tive osteomielite no pé, há 2 anos, devido uma mordida de cachorro, fiz o tratamento, e estou bem!!! Preciso extrair o siso, há alguma contra indicação? Posso extrair?
não há contra indicação.
Fratura de fêmur, 1 cirurgia foi colocado aste, 3 meses depois retirada e colocada gaiola, cultura, consta da osteomelite, 1 ano e 5m vancomicina, 2 anos de teicoplamina, parou de vazar. 8 anos depois voltou a vazar, 2 cirurgia de limpeza, não resolveu, médico disse que a bactéria está encapsulada no local da fratura, o antibiótico não chega, mas a bactéria ñ vai sair, não para de vazar, fico com medo de piorar, ñ tomo antibiótico.
para uma cura é necessário a limpeza cirúrgica eficaz (tirar todo o material infectado) e o antibiótico correto pelo tempo adequado.
Olá Dra Keilla. Fiz biópsia e deu osteomilite no tornozelo. Surgiu no dia 30 de agosto após retirada de parafusos. Fiz curetagem e estou tomando antibiotico de 8 e 8 horas. Mas está vazando um liquido amarelo e vermelho e dois pontos não fecharam. O líquido não é purulento. O que pode ser este liquido? Quanto tempo poderá ficar assim?
Obrigada!
Boa tarde. Não consigo emitir um parecer sem te examinar. Você precisa se consultar com um médico infectologista de sua confiança para te avaliar pessoalmente e pedir os exames necessários.
Bom noite tudo bem! Gostaria de um artigo de osteomielite crônica , com foto de reconstrução óssea entre 2010 a 2018.
Boa noite. Agradeço a sugestão. Irei considerá-la para a produção dos próximos artigos.
Enquanto isso, você pode conferir um vídeo que fiz sobre esse assunto: https://www.youtube.com/watch?v=GssNFxl1IXY
Boa noite doutora Keila! Tive osteomielite aos 40 anos,,fiz uma cirurgia de fêmur, retirei uma até hintra medular, mais precisamente ontem,do nada estou sentindo dor no doido e próximo a virilia, abri a perna por três vezes no período da cirurgia,a senhora acha que isso pode ser sintomas dela?
Boa noite. Não consigo emitir um parecer sem te examinar. Você precisa se consultar com um médico de sua confiança para te avaliar pessoalmente e pedir os exames necessários.
Bom dia doutora. Tenho 56 anos e contrair osteomielite ao furar o calcaneo em um prego... depois de um ano apareceu os sintomas e ai comecei a fazer varios exames laboratoriais e de imagens, até diagnosticar a doença. Fui internado por 30 dias após operado, tomando soro venos, e após alta continuo tomando antibioticos por via oral. Isso já faz 3 meses e ainda sai uma secreção por um pequeno orificio do tamanho de uma ponta de agulha. Pergunto a doutora: o que fazer para parar esta secreççao? s
Boa noite. Não consigo emitir um parecer sem te examinar. Você precisa se consultar com um médico infectologista de sua confiança para te avaliar pessoalmente e te orientar da melhor forma.
Sou médico, 73 anos, sem comorbidades e em 2013 sofri fratura cominutiva do plateau tibial. Na cirurgia colocaram placas e parafusos de titanio. No pós-operatório tardio ( 6 meses) desenvolvi um derrame articular purulento por enterobacter cloacae. O joelho foi drenado mas não foram retiradas as protéses e tratei com antibiob. EV. Fiquei bem até ha 3 dias qdo acordei com o joelho edemaciado, dor, rubor e calor. A proposta é retirar as proteses, curetagem e antibioticos. Essa é a conduta?
Boa noite. Não consigo emitir um parecer sem te examinar. Você precisa se consultar com um médico infectologista de sua confiança para te avaliar pessoalmente e pedir os exames necessários.